Wprowadzenie do diagnostyki obrazowej w neurologii
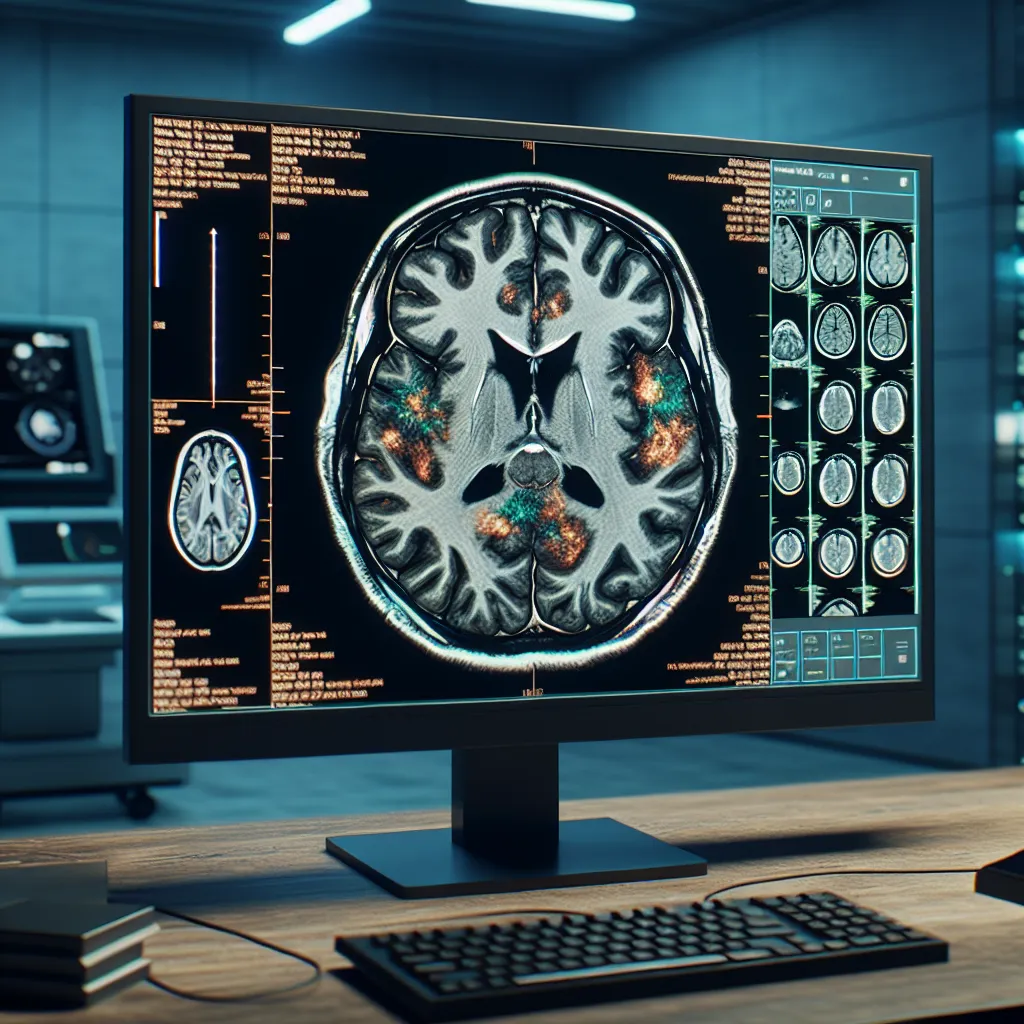
Diagnostyka obrazowa w neurologii odgrywa kluczową rolę we współczesnej medycynie, umożliwiając szczegółową ocenę struktur mózgu, rdzenia kręgowego oraz innych elementów układu nerwowego. Dzięki zaawansowanym technikom obrazowania lekarze specjaliści są w stanie szybko wykrywać zmiany chorobowe, takie jak guzy mózgu, udary, stwardnienie rozsiane czy urazy czaszkowo-mózgowe. Jednym z podstawowych narzędzi wykorzystywanych w neurologii są rezonans magnetyczny (MRI), tomografia komputerowa (TK), a także pozytonowa tomografia emisyjna (PET) i tomografia emisyjna pojedynczego fotonu (SPECT). Każda z tych metod ma swoje unikalne zastosowanie i specyfikę w zależności od rodzaju podejrzewanej patologii neurologicznej. Wprowadzenie do diagnostyki obrazowej w neurologii stanowi więc fundament dalszego postępowania diagnostycznego i terapeutycznego, pozwalając na precyzyjne określenie lokalizacji i rozległości zmian. Słowa kluczowe takie jak “diagnostyka obrazowa w neurologii”, “obrazowanie mózgu” czy “rezonans magnetyczny w neurologii” stanowią istotny element poszukiwań informacji zarówno dla lekarzy, jak i pacjentów. Rozwój technologii obrazowania przyczynia się do coraz wcześniejszego wykrywania chorób układu nerwowego, zwiększając tym samym skuteczność leczenia i poprawiając rokowania pacjentów.
Rola rezonansu magnetycznego w wykrywaniu chorób neurologicznych
Rezonans magnetyczny (MRI) odgrywa kluczową rolę w diagnostyce chorób układu nerwowego, stanowiąc jedno z najnowocześniejszych i najbardziej precyzyjnych narzędzi w obrazowaniu struktur mózgu oraz rdzenia kręgowego. Dzięki wykorzystaniu silnego pola magnetycznego i fal radiowych, rezonans magnetyczny umożliwia uzyskanie szczegółowych obrazów tkanek miękkich, co jest szczególnie istotne przy wykrywaniu chorób neurologicznych, takich jak stwardnienie rozsiane, guzy mózgu, choroba Alzheimera czy udary mózgu.
Diagnostyka obrazowa układu nerwowego z zastosowaniem rezonansu magnetycznego pozwala na wczesne wykrycie zmian patologicznych oraz monitorowanie przebiegu leczenia. W porównaniu do tomografii komputerowej, MRI zapewnia wyższą rozdzielczość obrazów i lepszą wizualizację struktur wewnątrzczaszkowych, co ma ogromne znaczenie w rozpoznawaniu zmian demielinizacyjnych i ogniskowych uszkodzeń istoty białej. Co więcej, różnorodne techniki specjalistyczne, takie jak rezonans funkcjonalny (fMRI), spektroskopia rezonansu magnetycznego (MRS) czy obrazowanie tensora dyfuzji (DTI), dostarczają dodatkowych informacji na temat aktywności mózgu, składu biochemicznego tkanek oraz przebiegu dróg nerwowych.
Rola rezonansu magnetycznego w neurologii stale rośnie, a jego znaczenie w wykrywaniu nawet subtelnych patologii neurologicznych czyni go niezastąpionym narzędziem w pracy lekarzy neurologów, neurochirurgów oraz radiologów. W dobie wczesnej diagnostyki i terapii spersonalizowanej, precyzyjne obrazowanie mózgu i rdzenia kręgowego przy użyciu MRI staje się fundamentem skutecznego leczenia wielu schorzeń układu nerwowego.
Tomografia komputerowa jako szybka metoda diagnostyczna
Tomografia komputerowa (TK) odgrywa kluczową rolę jako szybka metoda diagnostyczna w diagnostyce obrazowej chorób układu nerwowego. W nagłych przypadkach, takich jak udar mózgu, krwotok wewnątrzczaszkowy czy urazy głowy, tomografia komputerowa umożliwia błyskawiczną ocenę stanu pacjenta, często stanowiąc decydujący element w podjęciu natychmiastowego leczenia. Dzięki swojej zdolności do szybkiego zobrazowania struktur mózgu, TK pozwala wykryć zmiany patologiczne, takie jak obrzęk mózgu, krwiaki, guzy czy zwapnienia, co czyni ją nieocenionym narzędziem w neurologii i neurochirurgii.
Jedną z głównych zalet tomografii komputerowej jest jej dostępność i krótki czas wykonania badania, co jest szczególnie istotne w przypadkach, gdzie każda minuta decyduje o dalszym rokowaniu pacjenta. W porównaniu do rezonansu magnetycznego, TK jest także bardziej tolerowana przez pacjentów w ciężkim stanie klinicznym oraz mniej wrażliwa na ruchy ciała, co zwiększa jej użyteczność w warunkach ratunkowych. Choć tomografia komputerowa nie zawsze zapewnia tak wysoką jakość obrazowania struktur miękkich jak MRI, w diagnostyce ostrych stanów neurologicznych pozostaje podstawową i pierwszoplanową metodą diagnostyczną.
W kontekście chorób układu nerwowego, takich jak udary niedokrwienne i krwotoczne, tomografia komputerowa mózgu pozwala na szybkie rozróżnienie ich charakteru, co ma bezpośredni wpływ na wdrożenie odpowiedniego leczenia. Dodatkowo, TK z użyciem kontrastu umożliwia ocenę naczyń mózgowych i identyfikację ewentualnych zmian naczyniowych, takich jak tętniaki lub malformacje tętniczo-żylne. Dzięki wysokiej czułości i specyficzności w wykrywaniu wielu patologii neurologicznych, tomografia komputerowa stanowi fundament diagnostyki obrazowej w chorobach centralnego układu nerwowego.
Pozytonowa tomografia emisyjna w ocenie zaburzeń funkcjonalnych mózgu
Pozytonowa tomografia emisyjna (PET) stanowi jedno z najbardziej zaawansowanych narzędzi diagnostyki obrazowej w neurologii, szczególnie przydatne w ocenie zaburzeń funkcjonalnych mózgu. Dzięki wysokiej czułości oraz możliwości zobrazowania procesów metabolicznych i neurochemicznych, PET znajduje zastosowanie w rozpoznawaniu takich schorzeń jak choroba Alzheimera, choroba Parkinsona, padaczka czy zaburzenia neuropsychiatryczne, w tym depresja oraz schizofrenia. W przeciwieństwie do rezonansu magnetycznego (MRI) czy tomografii komputerowej (CT), które dostarczają głównie informacji anatomicznych, pozytonowa tomografia emisyjna pozwala na ocenę funkcji mózgu na poziomie komórkowym, ukazując zmiany w aktywności neuronów jeszcze przed wystąpieniem widocznych zmian strukturalnych.
Diagnostyka przy użyciu pozytonowej tomografii emisyjnej polega na podaniu pacjentowi radioaktywnego znacznika, najczęściej 18F-FDG (fluorodeoksyglukoza), który jest wychwytywany przez aktywne metabolicznie komórki nerwowe. Obszary o podwyższonej lub obniżonej aktywności metabolicznej widoczne są na skanach PET jako różnice w rozmieszczeniu znacznika, co umożliwia identyfikację obszarów mózgu odpowiedzialnych za dane objawy kliniczne. Metoda ta pomaga nie tylko w diagnozie, ale również w monitorowaniu przebiegu chorób neurodegeneracyjnych oraz ocenie skuteczności leczenia farmakologicznego i neurochirurgicznego.
W przypadku choroby Alzheimera, pozytonowa tomografia emisyjna pozwala na wczesne wykrycie hipoaktywnych obszarów w korze ciemieniowej i skroniowej, jeszcze przed pojawieniem się znacznych ubytków pamięci. U pacjentów z padaczką, PET może zlokalizować ognisko epileptogenne, szczególnie gdy inne badania obrazowe nie przynoszą jednoznacznych wyników. Z kolei w diagnostyce choroby Parkinsona, nowoczesne znaczniki PET umożliwiają ocenę aktywności szlaku dopaminergicznego, co ma kluczowe znaczenie dla różnicowania tej choroby z innymi zespołami parkinsonowskimi.
Wraz z rosnącą dostępnością technologii PET oraz jej integracją z innymi metodami obrazowania, takimi jak PET/MR, możliwe staje się uzyskiwanie jeszcze bardziej precyzyjnych danych łączących funkcjonalne i strukturalne informacje o mózgu. Diagnostyka obrazowa z wykorzystaniem pozytonowej tomografii emisyjnej staje się zatem nieocenionym narzędziem w ocenie zaburzeń funkcjonalnych mózgu, wspierając lekarzy w podejmowaniu trafnych decyzji terapeutycznych i poprawiając jakość opieki nad pacjentem neurologicznym.
Nowoczesne techniki obrazowania w stwardnieniu rozsianym
Nowoczesne techniki obrazowania w stwardnieniu rozsianym (SM) odgrywają kluczową rolę zarówno w diagnostyce, jak i w monitorowaniu przebiegu choroby. Stwardnienie rozsiane to przewlekła, zapalno-demielinizacyjna choroba ośrodkowego układu nerwowego, której rozpoznanie i ocena stopnia zaawansowania opierają się głównie na zaawansowanej diagnostyce obrazowej. Współcześnie, najbardziej rozpowszechnioną metodą obrazowania w SM jest rezonans magnetyczny (MRI), który dzięki swojej wysokiej czułości umożliwia detekcję zmian demielinizacyjnych nawet we wczesnym etapie choroby.
W ostatnich latach rozwój technologiczny doprowadził do powstania bardziej zaawansowanych technik obrazowania, takich jak MRI z wykorzystaniem sekwencji FLAIR 3D, dyfuzyjne obrazowanie tensora (DTI) oraz spektroskopia rezonansu magnetycznego (MRS). Technika DTI pozwala na ocenę integralności istoty białej mózgu poprzez analizę dyfuzji cząsteczek wody w tkankach nerwowych, co umożliwia wcześniejsze wykrywanie uszkodzeń, zanim staną się widoczne w klasycznych sekwencjach MRI. Natomiast MRS dostarcza informacji na temat metabolizmu neuronów, pomagając ocenić aktywność choroby na poziomie biochemicznym.
Coraz częściej wdrażane są również techniki MRI z obrazowaniem ilościowym (quantitative MRI), które umożliwiają obiektywną ocenę stopnia utraty mieliny, zmian objętości mózgu oraz procesów neurodegeneracyjnych. Inną obiecującą metodą w diagnostyce stwardnienia rozsianego jest funkcjonalny rezonans magnetyczny (fMRI), wykorzystywany do badania zmian w aktywności mózgowej związanych z reorganizacją funkcjonalną ośrodków nerwowych u pacjentów z SM.
Wprowadzenie nowoczesnych technik obrazowania w diagnostyce stwardnienia rozsianego nie tylko zwiększa dokładność wykrywania zmian demielinizacyjnych, ale także wspomaga ocenę skuteczności terapii modyfikujących przebieg choroby. Dynamiczny rozwój w tej dziedzinie pozwala na coraz precyzyjniejsze prognozowanie przebiegu choroby oraz indywidualizację leczenia, co ma kluczowe znaczenie dla poprawy jakości życia pacjentów z SM.
Znaczenie obrazowania w planowaniu leczenia neurochirurgicznego
Diagnostyka obrazowa odgrywa kluczową rolę w planowaniu leczenia neurochirurgicznego, stanowiąc podstawowy element strategii terapeutycznej w chorobach układu nerwowego. Zaawansowane metody obrazowania, takie jak rezonans magnetyczny (MRI), tomografia komputerowa (TK) oraz funkcjonalny rezonans magnetyczny (fMRI), pozwalają na precyzyjne określenie lokalizacji zmian patologicznych, ocenę ich wpływu na sąsiadujące struktury mózgu i rdzenia kręgowego, a także ocenę dynamiki procesów chorobowych. Znaczenie diagnostyki obrazowej w neurochirurgii polega przede wszystkim na dostarczaniu szczegółowych informacji anatomicznych i funkcjonalnych, które pomagają chirurgowi w wyborze najbardziej odpowiedniej techniki operacyjnej oraz minimalizacji ryzyka uszkodzenia zdrowych tkanek nerwowych. Dzięki obrazowaniu możliwe jest także zaplanowanie dostępu operacyjnego i przewidzenie potencjalnych powikłań. Współczesne techniki, takie jak trójwymiarowa rekonstrukcja obrazów czy neuronawigacja, czynią interwencje neurochirurgiczne bardziej precyzyjnymi i bezpiecznymi. W związku z tym, wykorzystanie diagnostyki obrazowej w planowaniu operacji neurochirurgicznych stanowi nieodzowny element skutecznego leczenia chorób ośrodkowego układu nerwowego. Słowa kluczowe: diagnostyka obrazowa, planowanie leczenia neurochirurgicznego, rezonans magnetyczny, tomografia komputerowa, fMRI, neuronawigacja, choroby układu nerwowego.